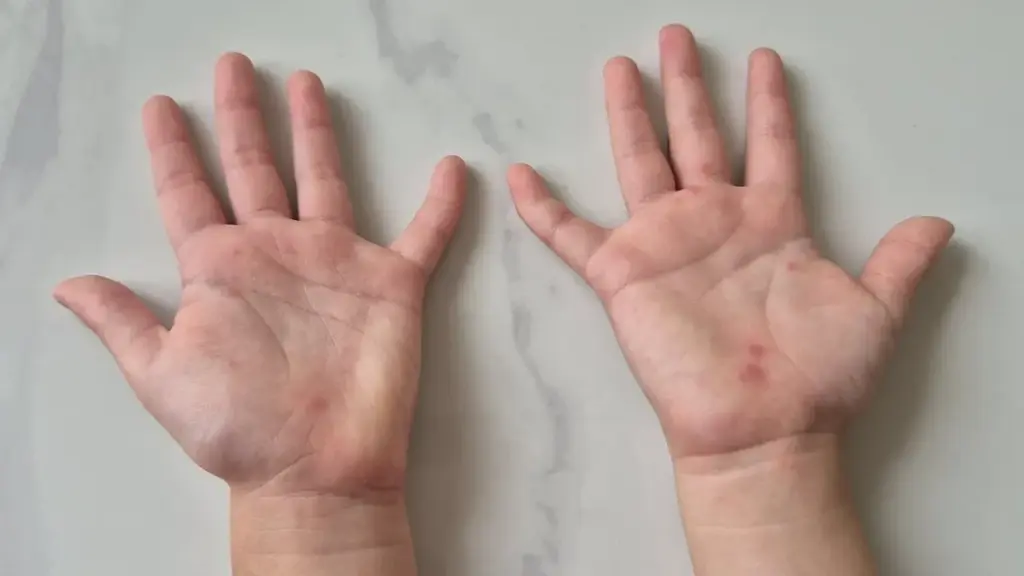
TP HCM ghi nhận 940 trẻ mắc bệnh tay chân miệng trong tuần qua, tăng 42,7% so với trung bình 4 tuần trước đó, nâng tổng số ca mắc từ đầu năm vượt 9.100. Theo dữ liệu giám sát, chủng virus EV71 hiện chiếm 56% mẫu bệnh phẩm, với sự xuất hiện của biến thể C1 mang độc lực cao và có khả năng “né miễn dịch”, khiến trẻ dù từng mắc tay chân miệng vẫn có nguy cơ tái nhiễm.
BS.CK1 Võ Thành Luân, Phó Khoa Hồi sức tích cực Nhiễm, Bệnh viện Nhi đồng 2, cho biết chủng EV71 thường gây bệnh nặng hơn các chủng khác, tuy nhiên lại dễ bị bỏ sót vì trẻ nổi ban rất ít hoặc kín đáo. Nhiều trường hợp trẻ vào viện trong tình trạng nguy kịch, suy hô hấp, sốc tim mà không hề có hồng ban hay loét miệng rõ rệt.
Virus ít biểu hiện tổn thương da mà tấn công thẳng vào hệ thần kinh trung ương, gây tổn thương nghiêm trọng các cơ quan và tử vong nhanh chóng chỉ trong vòng 12-24 giờ. Hầu hết các trường hợp nhập viện trễ trong tình trạng nguy kịch đều ít nổi hồng ban hoặc nổi kín đáo dẫn đến bỏ sót bệnh.
Theo bác sĩ Luân, khi bệnh bắt đầu có dấu hiệu tác động lên hệ thần kinh, mỗi phút giây chậm trễ đều có thể ảnh hưởng đến tính mạng của trẻ. Phụ huynh cần đưa con mình đến ngay cơ sở y tế gần nhất nếu phát hiện các biểu hiện báo động sau, ngay cả khi không thấy hồng ban hay loét miệng:
Giật mình chới với là dấu hiệu báo động đỏ. Trẻ giật mình nẩy người khi bắt đầu ngủ hoặc ngay cả khi đang thức. Nếu tần suất 2 lần trong 30 phút, đây là tình trạng nguy hiểm.
Bên cạnh đó, cần cảnh giác khi trẻ sốt trên kéo dài hơn 48 giờ và không đáp ứng với các loại thuốc hạ sốt thông thường. Trẻ đi đứng loạng choạng, mất thăng bằng, run chi, tay chân yếu hoặc ngồi không vững. Trẻ nôn vọt, nôn nhiều lần trong ngày; quấy khóc dai dẳng, lừ đừ hoặc trằn trọc không yên.
Hiện nay chưa có thuốc điều trị đặc hiệu cho bệnh tay chân miệng. Việc điều trị chủ yếu là hỗ trợ và can thiệp hồi sức tích cực tùy theo mức độ nặng. Nếu phát hiện sớm ở giai đoạn đầu, trẻ có cơ hội hồi phục tốt. Ngược lại, nếu chậm trễ do chủ quan, virus EV71 sẽ gây tổn thương não bộ và tim mạch không thể hồi phục. Trẻ sẽ rơi vào trạng thái sốc, tổn thương đa cơ quan, phù phổi cấp với nguy cơ tử vong rất cao hoặc để lại di chứng thần kinh nặng nề lâu dài.
Tay chân miệng lây truyền chủ yếu qua đường tiêu hóa và tiếp xúc trực tiếp với dịch tiết từ người bệnh. Để bảo vệ trẻ, phụ huynh cần thực hiện nguyên tắc “3 sạch” theo khuyến cáo của Bộ Y tế, gồm bàn tay sạch, ăn uống sạch, môi trường sạch.
Rửa tay thường xuyên bằng xà phòng cho cả trẻ và người chăm sóc. Ăn chín, uống sôi, tuyệt đối không dùng chung vật dụng cá nhân hay mớm thức ăn cho trẻ. Thường xuyên khử khuẩn bề mặt tiếp xúc và đồ chơi. Cách ly trẻ bệnh tại nhà tối thiểu 10-14 ngày đầu của bệnh.
“Cần ghi nhớ các dấu hiệu nguy hiểm, theo dõi sát và đưa trẻ nhập viện sớm ngay khi có bất kỳ dấu hiệu cảnh báo nào, kể cả khi không thấy hồng ban hay loét miệng”, bác sĩ Luân nhấn mạnh.
Lê Phương
Tin Gốc: https://vnexpress.net/sai-lam-tuoc-di-gio-vang-cuu-tre-tay-chan-mieng-5058724.html